
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность работы
Переломы костей голени диагностируют у каждого пятого ребенка со скелетной травмой, и среди детей с повреждением нижней конечности частота колеблется от 52 до 59%.
В лечении переломов костей голени за последние десятилетия достигнуты заметные успехи. Новые технические и экономические возможности создали условия для пересмотра традиционной «консервативной» концепции лечения переломов у детей. Анализ отечественной и зарубежной литературы, материалов конгрессов и конференций свидетельствует о тенденции к расширению показаний к оперативному лечению переломов длинных костей в детском возрасте.
Внедрение методик малоинвазивного стабильно-функционального металлоостеосинтеза позволило у большей части пациентов избежать лечения на длительном скелетном вытяжении и продолжительной гипсовой иммобилизацией , что способствовало более ранней вертикализации ребенка и улучшению опорной функции стопы.
Параллельно с этим, при наличии отеков или ограничений объема движений в суставах внедрялись и другие методики: раннее назначение ЛФК и упражнения на запатентованных специальных устройствах, метод электростимуляции репаративной регенерации, способ лечения под влиянием центробежных сил, вибрационное аппаратное воздействие и методика с использованием пневмокомпрессии. Эти методы оказывают влияние и на улучшение консолидации. Однако большинство из перечисленных методик не были использованы у детей, в том числе в ранние сроки после оперативного лечения переломов костей голени.
Несмотря на достигнутые успехи, в настоящее время мы не можем считать результаты лечения переломов костей голени удовлетворительными, так как длительность лечения продолжает составлять более 2,5 месяцев.
В клиническую практику из экспериментальной антигравитационной медицины в последние годы вошла аппаратная пневматическая имитация опорной нагрузки, которую применяют при лечении нарушений мозгового кровообращения, последствий черепно-мозговой травмы и детском церебральном параличе. В доступной нам отечественной и зарубежной литературе мы не встретили работ, посвященных разработке и оценке комплексного лечения детей с переломами костей голени с использованием аппаратных аналогов имитации опорной нагрузки (ПИОН) в раннем послеоперационном периоде.
Учитывая роль опорной нагрузки для улучшения консолидации костей голени , мы предположили, что аналогичным эффектом может обладать методика аппаратной пневматической стимуляции опорных зон стоп.
Цель исследования: улучшение результатов лечения переломов костей голени, с использованием аппаратной пневматической имитации опорной нагрузки (ПИОН) у детей, оперированных по малоинвазивным методикам металлоостеосинтеза.
Задачи исследования:
1. Адаптировать методику применения аппаратной пневматической имитации опорной нагрузки при лечении переломов костей голени у детей в раннем послеоперационном периоде.
2. Определить показания и противопоказания к назначению аппаратной пневматической имитации опорной нагрузки при переломах костей голени у детей
3. Оценить динамику показателей измерений симметричных областей голеней и данных ультразвукового обследования у детей с переломами костей голени, с последующим использованием имитации опорной нагрузки и без имитации нагрузки.
4. Изучить эффективность применения метода ПИОН в детском возрасте при малоинвазивном металлоостеосинтезе переломов костей голени
Научная новизна:
1. Впервые доказана возможность использования аппаратной стимуляции опорных зон стоп у детей в раннем послеоперационном периоде при лечении переломов костей голени, фиксированных с помощью имплантов.
2. Определены и научно обоснованы сроки, показания и противопоказания к назначению пневматической имитации опорной нагрузки при переломах костей голени у детей, оперированных по малоинвазивным функционально-стабильным методикам металлоостеосинтеза.
3. Доказана эффективность использования способа ранней реабилитации детей с переломами нижних конечностей после выполнения малоивазивного металлоостеосинтеза в условиях адаптированной методики аппаратной имитации опорной нагрузки (патент от 10.09.12 № 2460484)
Практическая значимость:
1. Усовершенствован метод пневматической имитации опорной нагрузки для практического применения в раннем послеоперационном периоде у детей с переломами в средней и нижней третях костей голени после выполнения малоинвазивного металлоостеосинтеза
2. Определена возможность использования предложенного метода ПИОН в комплексном лечении у всех детей, оперированных по малоинвазивным методикам, у 30% детей с переломами костей голени, госпитализированных в стационар.
3. Доказана эффективность дифференцированного подбора «режима ходьбы» и давления в пневмоортезах.
4. Включение метода ПИОН в комплексное лечение положительно сказывается на психо — эмоциональном состоянии ребенка.
5. Применение программ ПИОН улучшает результаты лечения детей с переломами костей голени: вертикализация с постановкой на костыли в первые двое суток происходит у 92,1% пациентов основной группы, что на 25,4% больше числа детей группы сравнения, жалобы и клинические симптомы исчезают в 2 раза быстрее, а консолидация переломов костей голени к 30 суткам наступает у 62,7% детей, что на 21,5% чаще, нежели при традиционном комплексном лечении переломов костей голени у детей.
Апробация и внедрение результатов исследования
Основные положения и рекомендации внедрены в практическую работу отделения травматологии и медицины катастроф ГБУЗ города Москвы «Научно — исследовательский институт неотложной детской хирургии и травматологии» Департамента здравоохранения г. Москвы. Материалы доложены и обсуждены на ХV конгрессе педиатров России «Актуальные проблемы педиатрии» (г. Москва, 2011 г.), на конференции молодых ученых «Актуальные вопросы травматологии и ортопедии» (г. Санкт-Петербург, 2011 г.), на научно-практической конференции «Реабилитация при патологии опорно-двигательного аппарата», посвященной 95-летию со дня рождения А. Ф. Каптелина (г. Москва, 2011 г.), на II Московском международном конгрессе травматологов и ортопедов (г. Москва, 2011 г.), на международном конгрессе « Реабилитация и санаторно-курортное лечение. Современные этапы послеоперационной реабилитации» (г. Москва, 2011 г.), на научно-практической конференции детских травматологов — ортопедов «Реабилитация в детской травматологии и ортопедии» (г. Екатеринбург, 2011 г.), на I конгрессе травматологов «Травматология и ортопедия столицы. Настоящее и будущее» (г. Москва, 2012 г.), на научно-практической конференции «Новые технологии в детской хирургии, урологии, анестезиологии-реаниматологии и неонатологии» (Узбекистан, г. Самарканд, 2012 г.).
Вклад автора в проведенные исследования
При личном участии автора определены цели и задачи работы, а также проведен ряд исследований по разделам диссертации, накопление материала и анализ полученных результатов
Публикации
По теме диссертации опубликовано 8 научных работ, из них 1 – в журнале, рецензируемом ВАК Министерства образования и науки РФ. Получен патент РФ «Способ ранней реабилитации детей с переломами нижних конечностей», № 2460484 от 10.09.12.
Структура и объем диссертации
Диссертация состоит из введения, обзора литературы, материалов и методов исследования, результатов собственных исследований, обсуждения полученных результатов, выводов, практических рекомендаций и списка литературы, состоящего из 239 работ, из них 131 отечественных и 108 зарубежных источника. Работа изложена на 115 страницах машинописного текста, включает 13 рисунков, 18 таблиц и 17 графиков.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
Работа выполнена в отделении неотложной детской хирургии и травмы у детей ФГБУ « Научный центр здоровья детей» РАМН (директор, академик РАН и РАМН, профессор, д.м.н. А.А. Баранов) на базе отделения травматологии и медицины катастроф (заведующий отделением, к.м.н. С.О. Никишов) ГБУЗ города Москвы «Научно-исследовательский институт неотложной детской хирургии и травматологии» ДЗ г. Москвы (директор, д.м.н., профессор Л.М. Рошаль). За период с 2010 г. по 2012 г. в отделение травматологии и медицины катастроф госпитализировано 3749 детей в возрасте от 6 месяцев до 18 лет с переломами длинных костей, среди которых повреждения нижних конечностей были диагностированы у 1010 пациентов (27,0%), из них перелом костей голени выявлен у 736 детей, что составило 72,9 % от переломов нижних конечностей. Таким образом, полученные нами статистические показатели превышают выше приведенные литературные данные по частоте встречаемости переломов костей голени среди скелетной травмы и среди переломов нижних конечностей.
Подход к лечению переломов костей голени был дифференцированным. У большинства больных – 530 (72,0%) мы использовали гипсовую фиксацию: после лечения методом скелетного вытяжения – 3 (0,4%), с фиксацией без закрытой репозиции – 49(6,6%), после выполнения закрытой репозиции – 363 (49,3%), а так же после закрытой репозиции в сочетании с остеосинтезом – у 115 детей (15,6%). Эта группа детей не подлежала лечению с применением ПИОН. Другую группу составили пациенты, оперированные по малоинвазивным методикам остеосинтеза, у которых была возможность использования методики аппаратной стимуляции опорных зон: компрессирующие винты были установлены в 59 (28,6%) случаях, каннюлированные винты – в 33 (16,0%) случаях, блокированная компрессирующая пластина – в 30 (14,6%) случаях, титановые эластичные штифты применены у 24 (11,6%) детей, блокированный интрамедуллярный гвоздь – 21 (10,2%) пациенту, биорезорбируемые импланты – 39 (8,9%) детям. В общей сложности было 206 (28,0%) пациентов с переломами костей голени. Таким образом, ПИОН возможно использовать у всех детей, оперированных по малоинвазивным методикам, т.е. практически у каждого третьего ребенка с переломом костей голени, госпитализированного в стационар.
Следует отметить, что год от года росло число больных, которым была применена настоящая методика. В 2010 г. процедура имитации опорной нагрузки проведена 45 (59%) детям из 71 пациента с переломом костей голени, в 2011 году – 46 (78%) из 59, в 2012 – у всех 71 (100 %) детей, прооперированных по методикам малоинвазивного остеосинтеза. За 3 года ПИОН была выполнена у 162 пациентов, госпитализированных в стационар. Это объясняется тем, что в первые годы работы при отработке методики процедуры аппаратной ПИОН проводились не у всех больных.
В настоящее исследование было включено 102 ребенка в возрасте от 4 до 18 лет с переломами костей голени, которым было проведено полноценное комплексное обследование и лечение. Большинство из них составили мальчики – 63 (61,8%) старшей возрастной группы (табл. 1). Дети до 4 лет не вошли в исследование, так как малоинвазивный металлоостеосинтез данной категории больных мы не применяем в виду анатомо-физиологических особенностей.
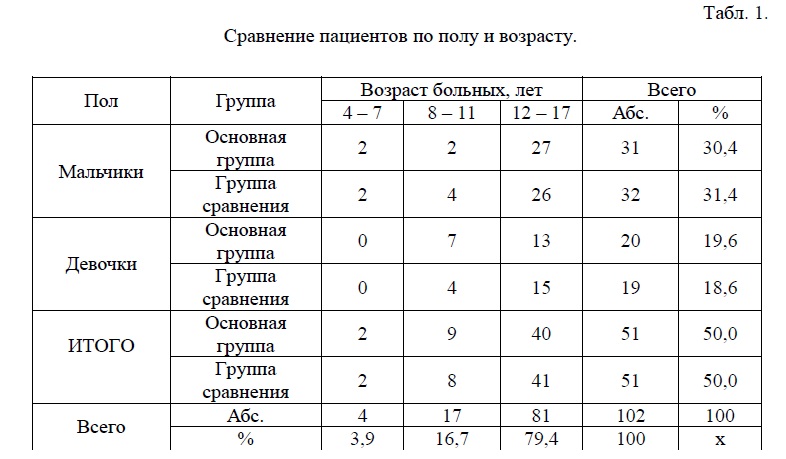
Как следует из табл. 1, все больные были разделены на 2 группы, в целом сопоставимые по возрасту и полу. Дети обеих групп получали однотипное комплексное лечение, но в основной группе (1 группе), в отличие от группы сравнения (2 группы), была применена методика ПИОН.
Диафизарный перелом костей в средней трети голени был диагностирован у 26 (25,5%) детей, диафизарный перелом костей нижней трети голени – у 10 (9,8%) детей, метаэпифизеолиз дистального отдела большеберцовой кости – у 31 (30,4%), перелом передненаружного отдела большеберцовой кости – у 17 (16,7%), двухлодыжечный перелом – у 4 (4%), перелом медиальной лодыжки – у 11 (10,8%), а так же эпифизеолиз дистального отдела большеберцовой кости – у 3 (2,9%). Практически все переломы оказались закрытыми – 98 (96%), открытыми – в 4 (4%) случаев. Перелом одной кости голени наблюдался у 60 (59%) детей, обеих костей голени – у 42 (41%) детей. Преобладали изолированные переломы – 92 (90,0%), со смещением – у 96 (95,0%) детей. Таким образом, среди переломов костей голени наиболее часто в настоящей работе встречались диафизарные переломы, на втором месте — метаэпифизеолиз дистального отдела большеберцовой кости в сочетании и без перелома малоберцовой кости.
Большинство детей (94 (92,2%)) были прооперированы в экстренном порядке. Им был произведен стабильно-функциональный металлоостеосинтез без наружной иммобилизации или аппаратов внешней фиксации. Основному числу — 86 (84,0%) пациентам было выполнено закрытое малоинвазивное оперативное вмешательство, открытое реже -16 (16,0%). При лечении использовали различные фиксаторы: компрессирующие винты установили 38 (37%) детям, канюлированные винты (Hcs) – 29 (28%) детям, в том числе с дополнительной фиксацией малоберцовой кости спицей – 18 (17,8%) пациентам, блокированной компрессирующей пластиной (LCP) — 12 (12%) пациентам, блокируемым интрамедуллярным гвоздем (UTN) — 12 (12%) пациентам, титановыми эластичными штифтами (TENами) – 11 (11%) детям.
Следует подчеркнуть, что у пациентов обеих исследуемых групп после оперативного вмешательства стояние отломков было удовлетворительным, и сроки стационарного лечения составили 10 дней.
В целом, по анамнестическим данным, локализации перелома, срокам и видам оперативного вмешательства основная группа и группа сравнения оказались сопоставимы (р<0,05) и могли быть использованы в расчетах для оценки эффективности.
Методика обследования
При поступлении анализировали жалобы и собирали анамнез. Общеклиническое обследование дополнено балльной оценкой болевого синдрома, соматометрическим исследованием разницы окружностей между здоровой и травмированной голенями по шести измерениям, гониометрией голеностопного сустава поврежденной голени в сравнении со здоровым и ультразвуковым исследованием голеней, включающем изучение разницы расстояния от поверхности кожных покровов до кости в симметричных точках от костных ориентиров, а также состояния m. Tibialis anterior травмированной и здоровой голеней. Рентгенография была выполнена при поступлении, по показаниям — диагностическое компьютерно-томографическое исследование.
В настоящем исследовании была использована 10-ти балльная шкала оценки боли. У детей от 4 до 8 лет мы использовали шкалу мимическую оценки боли Wong-Baker, детям в возрасте 8 лет и старше предлагали цифровую рейтинговую шкалу оценки интенсивности боли. Опрос проводили ежедневно с момента поступления в стационар до 10 суток, к моменту выписки из стационара.
Ежедневно разницу окружностей по шести измерениям за счет выраженности отека между травмированной и здоровой голенями измеряли сантиметровой лентой. Показатели всех уровней на каждой конечности суммировались и сравнивались между собой следующим образом:
1) на уровне нижнего полюса надколенника, как общепринятого костного ориентира;
2) верхняя треть голени – уровень наилучшей визуализации поперечного сечения m. Tibialis anterior при выполнении эхографического исследования;
3, 4) средняя и нижняя трети голени – уровень перелома и максимального отека в первые сутки после травмы, определяемый для последующего проведения эхографического исследования в зоне повреждения;
5) середина стопы – место наиболее выраженного посттравматического отека при вертикализиции, область близко расположенная к месту перелома;
6) область плюсне–фалангового сочленения стопы, куда часто под силой тяжести при вертикализации и назначении опорной нагрузки перемещается отек.
Первые измерения разницы окружностей здоровой и поврежденной конечностей проводили до и сразу после оперативного вмешательства, а затем ежедневно с первого послеоперационного дня до момента выписки из стационара на 10-е сутки. Динамику показателей оценивали, сравнивая их у детей основной группы и группы сравнения в программе Microsoft Excel XP по формулам.
Объем движений в голеностопном суставе замеряли угломером в градусах ежедневно до 10 суток, на 30 и 60 сутки. Сопоставление с показателями здоровой конечности проводили между показателями обеих групп, принимая объем движений в голеностопном суставе здоровой конечности за норму (норма объема движений в голеностопном суставе составляет 80 градусов).
Ультразвуковой контроль на аппаратах экспертного класса: Toshiba Aplio 500 (Япония); SonoSite MicroMaxx – SonoSite Inc., IU22 (Голландия) осуществляли линейными мультичастотными датчиками с частотой 5 – 12 и 7 – 18 МГц. в первые сутки после оперативного вмешательства. Затем контрольные исследования повторяли на 6-е сутки и на 10-е сутки, и в дальнейшем, после того как ребенок начинал самостоятельно ходить, на 60-е сутки после оперативного лечения.
Дополнительно о степени выраженности отека по данным ультразвукового исследования травмированной и здоровой голеней судили на основании вычисления разницы расстояний от поверхности кожных покровов до кости в симметричных точках, на равном расстоянии от костных ориентиров, в том числе на уровне перелома по передней поверхности в продольном и поперечном сечении.
О наличии степени повреждения m. Tibialis anterior и о динамике ее восстановления после травмы судили по разнице толщины поперечного сечения и изменению рисунка мышцы при ультразвуковом исследовании поврежденной и здоровой голеней.
Рентгенографическое исследование выполнялось на аппаратax фирмы « Philips»: Bucky Diagnost стационарный, Omni Diagnost (Голландия), во время и после операции – на передвижной установке с электронно-оптическим преобразователем «Philips»: BV Libra, на портативной рентгенологической установке Practix 160 (Голландия) при поступлении, в установленные в нашей клинике сроки: на 10 сутки с момента поступления для оценки стабильности фиксации отломков, а так же на 30, 45 и 60 сутки с целью оценки консолидации отломков.
Компьютерно — томографические исследования были выполнены на аппарате фирмы «Philips»: Briliance CT 16 Power Philips Medical System, 64 slice, (Голландия), при подозрении на внутрисуставной перелом — при поступлении. Дозы облучения не превышали суммарные возрастные нормы.
Все результаты были занесены в карту пациента. Статистический анализ полученных данных, обработанных в программе Microsoft Excel XP, проведен с использованием статистического пакета SPSS Statistics 17.0. Для оценки результатов лечения использована математико-статистическая обработка следующего содержания: вычисление средневыборочных значений и сравнение всех показателей основной группы и группы сравнения проводили по критерию хи – квадрата Пирсона (χ2) для независимых групп, р≤0,05 (вероятность ошибки первого рода не выше 5,0%). Для связанных групп в зависимости от распределения признака мы использовали критерий Холмогоровой или Манна-Уитни. Сравнительные результаты лечения суммированы для оценки эффективности применения ПИОН. Установлено, что доверительные интервалы для значений любого из показателей обеих групп не перекрывают друг друга, что доказывает значимость отличий.
Сроки изучения отдаленных результатов лечения: Контрольные осмотры после выписки осуществляли через 4 недели, на 45 день и через 2 месяца после установки металлоконструкции.
Параметры оценки результатов исследования:
1. Сроки восстановления функционального состояния голени и динамика течения местных проявлений травматической болезни: боль, отек, объем движений в суставах.
2. Сроки вертикализации пациентов.
3. Сроки консолидации переломов костей голени контролировали по данным рентгенограмм на 10, 30, 45, по показаниям — на 60 сутки от момента оперативного вмешательства.
Показания и противопоказания к применению ПИОН:
Показаниями к применению служили все виды переломов костей голени, оперированные с применением малоинвазивных методов металлоостеосинтеза, при отсутствии обширных повреждений мягких тканей или аппарата внешней фиксации, препятствующих фиксации пневмоортезов.
Противопоказаниями к применению являлись тяжелые открытые переломы с обширным повреждением мягких тканей, наличие гипсовой повязки или аппарата внешней фиксации в области голеностопного сустава и стопы, препятствующие фиксации пневмоортезов. При наличии сопутствующей гипертермии проведение процедур нежелательно.
Методика применения пневматической имитации опорной нагрузки
В основу методики был положен разработанный нами дифференцированный подход к использованию ПИОНа при переломах костей голени у детей в зависимости от возраста ребенка, тяжести травмы и сроков после оперативного вмешательства. Каждый ребенок основной группы с первого послеоперационного дня 1 раз в день получал процедуры ПИОН, продолжительностью по 10 минут, в подобранных по возрасту режимах: первый — медленной, второй — средней и третий — быстрой ходьбы. Были использованы следующие параметры режимов:
1) режим I — «медленная ходьба»: 75 шагов в мин. (условно циклов/мин), длительность шага 800 мс.;
2) режим II — «средняя ходьба»: 120 шагов в мин. (условно циклов/мин.), длительность шага 500 мс.;
3) режим III — «быстрая ходьба»: 150 шагов в мин.(условно циклов/мин.), длительность шага 400 мс.
Курс лечения составлял 8 процедур.
В первый послеоперационный день было установлено минимальное давление в пневматических подушках в режимах медленной или средней ходьбы. У детей до 6 лет комфортным оказался режим «медленной ходьбы» (I). Процедуру начинали с пробной аппаратной нагрузки, которая включала 75ц/мин., длительность шага 800мс, минимальное пробное давление в пневматических подушках 10кПа. Дети старше 6 лет лучше переносили процедуры в режиме «средней ходьбы» (II). При этом пробная аппаратная нагрузка включала 120ц/мин., длительность шага 500мс, минимальное давление в пневматических подушках у детей 20 кПа. При возникновении дискомфорта давление снижали до 10кПа.
На 1 -3 сутки после оперативного вмешательства у детей до 6 лет в том же режиме «I» нагрузка проводилась под давлением 10кПа, или было выполнено пробное воздействие давлением, увеличенным в том же режиме «I» до 20кПа; старше 6 лет — в режиме «II», рабочая нагрузка давлением 20кПа.
На 4 — 6 сутки у детей до 6 лет был назначен режим «I» или «II»,рабочую аппаратную нагрузку выбирали 10кПа, и при отсутствии негативной реакции увеличивали до 20кПа; детям старше 6 лет в режиме «II» рабочую нагрузку устанавливали под давлением 25кПа с возможным повышением до 30кПа. Установленный уровень нагрузки был сохранен на прежнем уровне до 7 процедуры.
На 7 -10 сутки, путем подбора режимов, у детей до 6 лет был установлен режим «II» или «быстрой ходьбы» (III). При этом нагрузка включала в себя 150ц/мин., длительность шага 400мс. с рабочей нагрузкой давлением 20кПа. Детям старше 6 лет при отсутствии жалоб, отека, обширных гематом был показан режим «III». Ежедневное увеличение давления составило 5 кПа (от 20 до 30 кПа). При наличии жалоб на дискомфорт, боль, клинические проявления отека, обширных гематом, аппаратная нагрузка до 9 суток выполнялась в режиме «II», с давлением 30 кПа (табл. 2).




